29.-MUERTE INESPERADA EN MUJER JOVEN, TRAS CUADRO CLINICO DE FIEBRE MODERADA Y VOMITOS DE TRES DIAS DE EVOLUCION.
PROF. GARFIA.A
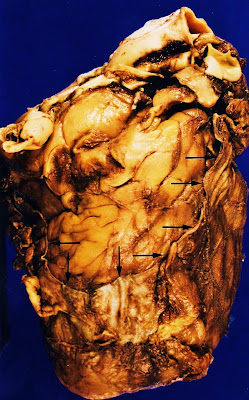
Mujer de 38 años, viuda, sin antecedentes patológicos conocidos ni sometida a controles médicos, residente en una ciudad turística de la costa andaluza. Presenta, desde hace tres días, problemas digestivos que cursan con intolerancia gástrica, vómitos y fiebre de 38,5 º. No recibe ningún tratamiento farmacológico. Experimenta empeoramiento progresivo, con aparición de disnea de reposo que termina en parada cardiorrespiratoria. En la autopsia destaca la existencia de congestión encefálica y marcado dibujo capilar en los cortes coronales. Presenta placa de leucoplasia laríngea en cuerda vocal izquierda. Los pulmones están muy aumentados de peso (2.200 g, conjuntamente). El corazón se encontraba lleno de sangre coagulada. El estudio microscópico demostró la existencia de una ulceración de la cuerda vocal izquierda, cuyo fondo se encontraba revestido por fibrina. En el epitelio laríngeo y faríngeo se encontraban células vacuolas y algunas gigantes multinucleadas. Los pulmones poseían aspecto carnificado y aparecían carentes de aire; los espacios alveolares estaban ocupados por un exudado de aspecto espumoso, en el interior del cual se encontraban atrapados diminutos cuerpos redondeados y basófilos; los tabique alveolares aparecían infiltrados por linfocitos, células plasmáticas e histiocitos. En algunos campos se podían observar cambios proliferativos, dependientes de la existencia de daño alveolar difuso - en fase proliferativa y/o exudativa - así como membranas hialinas focales. La tinción con plata-metenamina puso de manifiesto la presencia de quistes maduros de Pneumocystis carinii en el seno del exudado alveolar.La neumonía por Pneumocystis carinii es la infección oportunista más frecuente en los pacientes de SIDA. Es la manifestación inicial en, aproximadamente, el 60% de los pacientes. La enfermedad termina provocando la muerte por insuficiencia respiratoria entre el 5 y el 20% de los enfermos que la presentan por primera vez, aún a pesar de la instauración de un tratamiento adecuado. La infección, cuando afecta a los pacientes afectos de SIDA, produce síntomas inespecíficos - siendo los más frecuentes la tos y la disnea.
Mujer de 38 años, viuda, sin antecedentes patológicos conocidos ni sometida a controles médicos, residente en una ciudad turística de la costa andaluza. Presenta, desde hace tres días, problemas digestivos que cursan con intolerancia gástrica, vómitos y fiebre de 38,5 º. No recibe ningún tratamiento farmacológico. Experimenta empeoramiento progresivo, con aparición de disnea de reposo que termina en parada cardiorrespiratoria. En la autopsia destaca la existencia de congestión encefálica y marcado dibujo capilar en los cortes coronales. Presenta placa de leucoplasia laríngea en cuerda vocal izquierda. Los pulmones están muy aumentados de peso (2.200 g, conjuntamente). El corazón se encontraba lleno de sangre coagulada. El estudio microscópico demostró la existencia de una ulceración de la cuerda vocal izquierda, cuyo fondo se encontraba revestido por fibrina. En el epitelio laríngeo y faríngeo se encontraban células vacuolas y algunas gigantes multinucleadas. Los pulmones poseían aspecto carnificado y aparecían carentes de aire; los espacios alveolares estaban ocupados por un exudado de aspecto espumoso, en el interior del cual se encontraban atrapados diminutos cuerpos redondeados y basófilos; los tabique alveolares aparecían infiltrados por linfocitos, células plasmáticas e histiocitos. En algunos campos se podían observar cambios proliferativos, dependientes de la existencia de daño alveolar difuso - en fase proliferativa y/o exudativa - así como membranas hialinas focales. La tinción con plata-metenamina puso de manifiesto la presencia de quistes maduros de Pneumocystis carinii en el seno del exudado alveolar.La neumonía por Pneumocystis carinii es la infección oportunista más frecuente en los pacientes de SIDA. Es la manifestación inicial en, aproximadamente, el 60% de los pacientes. La enfermedad termina provocando la muerte por insuficiencia respiratoria entre el 5 y el 20% de los enfermos que la presentan por primera vez, aún a pesar de la instauración de un tratamiento adecuado. La infección, cuando afecta a los pacientes afectos de SIDA, produce síntomas inespecíficos - siendo los más frecuentes la tos y la disnea.
Se emitieron los siguientes diagnósticos anatomopatológicos:
Pulmón.- Neumonía por Pneumocystis carinii.
Faringe y laringe.- Faringo-laringitis herpética.
Pulmón.- Neumonía por Pneumocystis carinii.
Faringe y laringe.- Faringo-laringitis herpética.
 |
| Histopatología Forense Práctica Blog 29. Foto 1 Prof. Garfia.A |
+y+28++M.S.Cardiaca(Falacia)+012.JPG) |
| Histopatología Forense Práctica Blog 29. Foto 2 Prof. Garfia.A |
Fotos 1 y 2 .-
1.- Pulmón.
Alveolos conteniendo un exudado de aspecto espumoso (flechas) con la técnica habitual (hematoxilina-eosina-floxina). Las paredes alveolares (pa) se encuentran engrosadas por una gran congestión y por células inflamatorias linfoplasmocitarias. 400 x. Prof. Garfia.A
1.- Pulmón.
Alveolos conteniendo un exudado de aspecto espumoso (flechas) con la técnica habitual (hematoxilina-eosina-floxina). Las paredes alveolares (pa) se encuentran engrosadas por una gran congestión y por células inflamatorias linfoplasmocitarias. 400 x. Prof. Garfia.A
+y+28++M.S.Cardiaca(Falacia)+013.JPG) |
| Histopatología Forense Práctica Blog 29. Foto 3 Prof. Garfia.A |
3 .- Con la técnica de plata-metenamina, se demostró la presencia de hongos con la forma típica en “granos de café” del Pneumocystis carinii. (flechas ). 1000 x.Prof. Garfia.A
+y+28++M.S.Cardiaca(Falacia)+019.JPG) |
| Histopatología Forense Práctica Blog 29. Foto 4 Prof. Garfia.A |
Foto nº 4.- Hígado.
Hepatocitos presentando vacuolización citoplásmica, de gota pequeña y mediana, tóxico-compatible. Prof. Garfia.A
+y+28++M.S.Cardiaca(Falacia)+016.JPG) |
| Histopatología Forense Práctica Blog 29. Foto 5 Prof. Garfia.A |
FOTO nº 5.- Arteriolopatía estenosante intramiocárdica, en persona joven, (hallazgo frecuente en consumidores crónicos de cocaína).
Prof. Garfia.
Prof. Garfia.
+y+28++M.S.Cardiaca(Falacia)+010.JPG)
+y+28++M.S.Cardiaca(Falacia)+030.JPG)
+y+28++M.S.Cardiaca(Falacia)+005.JPG)
+y+28++M.S.Cardiaca(Falacia)+006.JPG)
+y+28++M.S.Cardiaca(Falacia)+007.JPG)
+y+28++M.S.Cardiaca(Falacia)+008.JPG)