76.II.-CHRONIC CHOLESTEROL CRYSTAL EMBOLISM.
REPORT OF A FATAL CASE.
SPLEEN:HISTOPATHOLOGICAL FINDINGS.
Prof. Garfia.A
EMBOLIZACIÓN CRÓNICA DE CRISTALES DE COLESTEROL. A PROPÓSITO DE UN CASO FATAL.
BAZO:HALLAZGOS HISTOPATOLÓGICOS.
PROF.Garfia.A
Introduccion
A pesar de la aparente complejidad de la Patología Toxicológica, los principios en los que se basa son muy simples.
"Cualquier noxa puede producir sus efectos tóxicos actuando sobre las células, sobre el "entorno celular", o sobre ambos".
En la práctica, existen tres tipos de respuestas histopatológicas del organismo ante cualquier noxa.
El daño puede ser intra o extracelular y la respuesta, degenerativa, proliferativa o inflamatoria.
La respuesta intracelular a una agresión puede inducir cambios regresivos, tales como el descenso del tamaño celular o del número de organitos celulares, procesos que se suelen agrupar dentro de la categoría de cambios degenerativos.
Inversamente, los organitos celulares, o las células mismas, pueden aumentar su tamaño y/o su número, como secuela a un insulto a nivel molecular;estas repuestas se agrupan dentro de la categoría de cambios proliferativos (como sucede con la proliferación de peroxisomas que tiene lugar con la ingesta crónica de algunos tipos de hipolipemiantes; o también, con la proliferación del retículo endoplásmatico hepatocitario en los consumidores crónicos de alcohol -fenómeno llamado inducción enzimática- que comporta, naturalmente, la proliferación del Retículo Endoplasmático Liso en cuyas paredes membranosas se fabrican los enzimas que degradan el alcohol. Finalmente, el organismo puede reaccionar a la presencia de productos anormales, o de células muertas, intentando extraer dicho producto o reparando el daño provocado por aquél; cuando dicha extracción no es posible debido al número limitado de enzimas hidrolíticas con que cuenta el propio organismo.
Estos procesos son extracelulares -afectando al entorno celular- y se agrupan y se conocen bajo el concepto general de inflamación.
La inflamación y la reparación, son procesos extracelulares que tienen lugar después de que se ha producido una agresión celular o tisular. La inflamación es un proceso dinámico, cuya extensión y naturaleza varía, de acuerdo a la extensión y a la duración de la agresión. La inflamación incluye cambios vasculares, neurológicos, humorales, y una respuesta celular localizada en el foco de la agresión.
La inflamación se divide en aguda y crónica.
La reparación también es un proceso dinámico y posee dos componentes fundamentales: la regeneración y la fibrosis.
La inflamación y la regeneración van de la mano y, algunas veces, cuando una agresión persiste, la inflamación aguda, la crónica, la regeneración y la fibrosis pueden suceder simultáneamente.
La inflamación crónica puede ser una secuela de una inflamación aguda, cuando el agente causal persiste o actúa repetidamente. La inflamación crónica también puede ocurrir como una respuesta primaria si el agente causal es de baja toxicidad. Por ejemplo, la inhalación persistente de asbesto puede producir una respuesta inflamatoria crónica en el pulmón, que se denomina asbestosis, sin que se inicie una respuesta inflamatoria aguda al comienzo de la exposición. Desde el punto de vista histopatológico, la inflamación crónica se caracteriza por:
1) la aparición, en el foco de lesión, de abundantes leucocitos mononucleares, denominados macrófagos;
2) por la neoformación de yemas vasculares;
3) por la presencia de abundantes fibroblastos, las células encargadas de reparar y cicatrizar el foco lesionado con la neoformación de numerosas fibras de tejido conjuntivo, especialmente, fibras de colágeno. Los macrófagos se mueven más lentamente que los neutrófilos -las células de la inflamación aguda- pero son células que viven durante un periodo de tiempo más prolongado que los neutrófilos -células de vida muy corta. Los macrófagos digieren restos celulares y material particulado como las bacterias. En respuesta a ciertas noxas -especialmente a aquellos productos difíciles de digerir como los cristales,debido a su tamaño o a su composición- los macrófagos responden aumentando de tamaño para formar células pálidas parecidas a células epiteliales, denominadas (células epitelioides) o inician un proceso de fusión que da lugar a la formación de grandes células que contienen numerosos núcleos -procedentes de las células individuales- que se conocen con el nombre de células gigantes multinucleadas.
Por otro lado, las células linfoides -linfocitos y células plasmáticas- se encuentran presentes en la mayor parte de las inflamaciones crónicas. Este componente celular forma parte de la denominada respuesta inmunitaria frente a los antígenos extraños o a las moléculas endógenas alteradas como resultado de una agresión celular. La posterior proliferación de capilares, desde la periferia de una zona lesionada hacia el interior de la lesión, constituye el medio de transporte mediante el cual los fibroblastos -las células encargadas de la neo-formación de las fibras del tejido conectivo cuya misión es sellar, reparar y delimitar el daño tisular- son transportados en las paredes capilares en forma de células precursoras o totipotenciales, denominadas células mesenquimáticas o mesenquimatosas. Estas células, desprendidas de las paredes de las yemas vasculares, se diferencian siguiendo la línea celular de los tejidos conectivos y de sostén, encargados de la reparación final de la lesión. Cuando en un tejido lesionado se objetiva, microscópicamente, la presencia de abundantes yemas vasculares y fibroblastos (diferenciados a partir de las células mesenquimáticas que forman parte de la pared capilar y que son liberados en el foco de lesión), al tejido neoformado se le denomina "tejido de granulación vascular". Este nombre se aplicó al tejido inflamatorio que se produce en una superficie libre donde el tejido nuevo retoña sobre el antiguo, como sucede en la piel y en las mucosas. El tejido jóven neoformado, que queda al descubierto, adquiere unas propiedades características a consecuencia de la disposicición de sus vasos -la superficie libre posee un color rojo y es irregular- debido esto último a que las yemas capilares neoformadas se dirigen perpendicularmente a la superficie dañada, protuyendo sobre ella y ofreciendo, al examen macroscópico con lupa, el aspecto de pequeños gránulos; de ahí el término aplicado de tejido de granulación. Cada gránulo corresponde al territorio de ramificación de un vaso, de cierto calibre, que ha sido comparado al tronco de un árbol junto con sus ramas. Entre los capilares se encuentran numerosas células fibroblásticas que, en las capas superficiales se disponen paralelamente a los vasos, mientras que en las capas profundas son perpendiculares a aquellos.
DESCRIPCIÓN DEL CASO
Se trataba de un paciente, de 75 años, que fue ingresado en un Hospital Universitario para ser re-intervenido de una fractura de cadera, de la que había sido operado 15 días antes. El paciente falleció en el quirófano, durante la intervención quirúrgica, y la muerte fue atribuída a un tromboembolismo pulmonar masivo. Durante la primera intervención, el paciente recibió tratamiento con estreptokinasa intravenosa que fue repetido durante el curso de la segunda intervención quirúrgica.
Examen de Autopsia.-
Se describió una cicatriz quirúrgica, de unos 12 cm de longitud, en la cara súpero-externa del muslo izquierdo. Existían úlceras de presión en ambos talones y cianosis de varios dedos en ambos pies.
Durante el examen interno se describieron placas hialinas en la pleura parietal del pulmón izquierdo y en la cápsula esplénica, así como una intensa congestión y edema pulmonar bilateral.
FIG.- 3.- Cápsula esplénica. Fotocomposición.
En la parte superior de la composición se encuentra la superficie externa capsular (serosa peritoneal). En la parte inferior, la superficie interna. La cápsula esplénica, engrosada, se encuentra constituida -en su parte central- por un tejido fibroso denso, escasamente celular, con aspecto de cesta de mimbre; los huecos, en el seno del tejido colágeno fibroso denso, corresponden -muchos de ellos- a los nichos de los cuerpos celulares de los fibroblastos desaparecidos. En la superficie peritoneal, el mesotelio capsular se encuentra cubierto por un tejido de granulación muy vascularizado. En la cara interna capsular existe un tejido de granulación jóven. Existe la posibilidad de que las placas fibrosas hialinas se hayan originado a partir de la organización del tejido de granulación.
Prof. Garfia.A
Examen de Autopsia.-
Se describió una cicatriz quirúrgica, de unos 12 cm de longitud, en la cara súpero-externa del muslo izquierdo. Existían úlceras de presión en ambos talones y cianosis de varios dedos en ambos pies.
Durante el examen interno se describieron placas hialinas en la pleura parietal del pulmón izquierdo y en la cápsula esplénica, así como una intensa congestión y edema pulmonar bilateral.
 |
| Histopatología Forense Práctica Blog 76.II. Foto 1 Prof. Garfia.A |
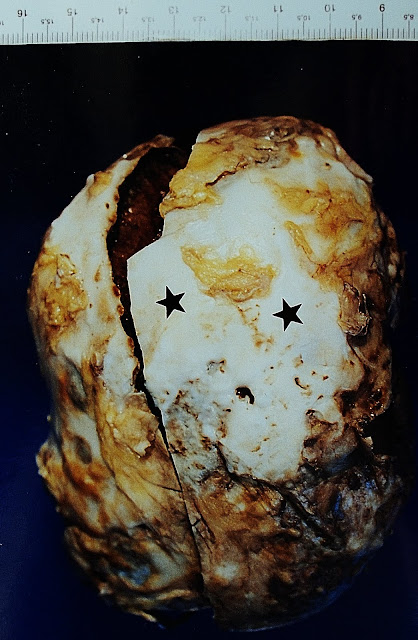
FIG.1.-Bazo. Aspecto macroscópico. El color blanco-nacarado del tejido conectivo fibroso denso, orientado.
En un bazo sano, la cápsula esplénica, dilatable y cubierta por el epitelio peritoneal (mesotelio), está formada por un plexo de fibras colágenas entrelazado con una densa red de fibras elásticas, más desarrolladas hacia el interior. La distensibilidad de la cápsula del bazo se debe a que sus fibras colágenas se estiran, perdiendo su ondulación, y a la elasticidad de las fibras elásticas. La cápsula del bazo humano contiene pocas fibras musculares lisas, cosa que no ocurre en animales como el perro o el caballo. Desde la cápsula parten las trabéculas, hacia el interior del órgano, portando las ramas de la arteria y de la vena esplénica. En este caso, la cápsula esplénica se encuentra difusamente engrosada a modo de cáscara envolvente del órgano. Focalmente, se advierte la presencia de placas hialinas, de consistencia pétreo-cartilaginosa, aplanadas, y de un color blanquecino nacarado (estrellas). Algunas veces, las placas hialinas se encuentran envolviendo completamente al órgano, en forma de grandes placas confluentes (bazo de azúcar). Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 2 Prof. Garfia.A |
FIG. 2.- Bazo.Macroscópico.
Hemisección esplénica que pasa a través del hilio. Las flechas señalan la placa hialina mostrada en la figura anterior. Existe un engrosamiento capsular difuso (perisplenitis). Al corte, el bazo presentaba el aspecto de un gran hematoma encapsulado en el que no se podía apreciar más que la pulpa roja.
Prof.Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 3 Prof. Garfia.A |
FIG.- 3.- Cápsula esplénica. Fotocomposición.
En la parte superior de la composición se encuentra la superficie externa capsular (serosa peritoneal). En la parte inferior, la superficie interna. La cápsula esplénica, engrosada, se encuentra constituida -en su parte central- por un tejido fibroso denso, escasamente celular, con aspecto de cesta de mimbre; los huecos, en el seno del tejido colágeno fibroso denso, corresponden -muchos de ellos- a los nichos de los cuerpos celulares de los fibroblastos desaparecidos. En la superficie peritoneal, el mesotelio capsular se encuentra cubierto por un tejido de granulación muy vascularizado. En la cara interna capsular existe un tejido de granulación jóven. Existe la posibilidad de que las placas fibrosas hialinas se hayan originado a partir de la organización del tejido de granulación.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 4 Prof. Garfia.A |
FIG.-4.- Cápsula esplénica. Detalle de la superficie capsular externa, recubierta por serosa peritoneal, debajo de la cual se encuentra un tejido inflamatorio, muy vascularizado, conteniendo numerosas células inflamatorias de estirpe linfoplasmocitaria. Debajo, la cápsula esplénica engrosada a expensas de tejido fibroso denso, con escasa vascularización y fibrocitos residuales.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 5 Prof. Garfia.A |
FIG. 5.-Cápsula esplénica. Cara interna. Aspecto microscópico. Tejido de granulación vascular que muestra un intenso infiltrado inflamatorio crónico, linfoplasmocitario. En la base del tejido se encuentra la capa de tejido fibroso denso formando parte de la cápsula esplénica engrosada.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 6 Prof. Garfia.A |
FIG. 6.-Bazo. Hemisección esplénica. H= hilio esplénico.
El "bazo es para la sangre lo que los ganglios linfáticos son para la linfa;el bazo es el gran filtro de la sangre".
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 7 Prof. Garfia.A |
FIG.-7.- Bazo.Arteria esplénica.
El bazo recibe una rica vascularización a través de una sola arteria, la arteria esplénica, y drena la sangre a través de la vena esplénica hacia el sistema portal hepático. La fotografía muestra un corte transversal de la arteria esplénica, la cual presenta la estructura típica de una arteria de distribución, con una potente capa media muscular (m). La flecha negra corta señala la membrana elástica interna. La elástica externa se encuentra mal definida. Lu = luz vascular que muestra un coágulo cadavérico. Curiosamente, en todos los vasos esplénicos de diferente calibre, la membrana elástica externa se define mal y, aún así, los diferentes autores no hablan de arteriolas de la pulpa o arteriolas centrales de los folículos, sino de arterias trabeculares, de la pulpa, y centrales de los folículos esplénicos.
Prof.Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 8 Prof. Garfia.A |
FIG.-8.-Bazo. Pequeña arteria de la pulpa esplénica (arteria pulpar), en cuya luz se localizan dos o tres cristales de colesterol (flechas) embolizados -que la ocluyen completamente- separados entre sí por una discreta lengüeta fibrosa.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 9 Prof. Garfia.A |
FIG.-9.- Bazo.Arteriopatía crónica estenosante post-embolización de cristales de colesterol. Data de la lesión:15 días. EI= Membrana Elástica Interna. Tumbas de Cristales de Colesterol señaladas por estrellas. La flecha negra indica una célula gigante multinucleada. La luz vascular se encuentra severamente reducida al espacio blanco en el que aparecen las letras LU. La llave negra indica la respuesta tisular a la presencia de los cristales de colesterol (se ha producido una neo-íntima (tejido de granulación), a expensas de un crecimiento tisular excéntrico desde la lámina elástica interna hacia la luz vascular; la neo-íntima, de aspecto mixomatoso, ha englobado a los cristales de colesterol, los cuales han pasado a ser integrados en su seno, entrando a formar parte de la propia pared arterial. En la respuesta tisular han intervenido células gigantes multinucleadas, por fusión de macrófagos, que tratan de digerir -inútilmente- los cristales (flechas negras cortas). La duración del proceso (data de la lesión) ha sido de 15 días (días transcurridos desde la primera intervención quirúrgica y de la administración de la estreptoquinasa).
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 10 Prof. Garfia.A |
Fig.-10.-Bazo. Arteriopatía crónica estenosante post-embolización de cristales de colesterol. Data de la lesión: 15 días.Cristales de colesterol (estrellas) atrapados en la pared arterial por tejido fibroso, cuyo crecimiento endarterítico ha provocado una estenosis luminal severa (LU) , de tipo excéntrico. La respuesta tisular incluye la formación de células gigantes multinucleadas (poco visibles a este aumento), señaladas por flechas cortas negras. Nótese que el mayor crecimiento de neo-tejido se produce desde el área en la que se encuentran los cristales de colesterol; este hecho hace que el neo-tejido crezca, excéntricamente, hacia la luz del vaso indicándonos que la neo-formación tisular se inició en ese punto. Existe atrofia de la pulpa blanca.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 11 Prof. Garfia.A |
Fig.-11.-Bazo.-Arteria trabecular. Corte longitudinal.
Mostrando una Arteriopatía crónica estenosante post-embolización de cristales de colesterol. Data de la lesión: 15 días. Las flechas negras, delimitando la membrana elástica interna, festoneada. Las tumbas de cristales de colesterol embolizados se encuentran incorporadas a la pared arterial (*) y la luz vascular (lu) notablemente reducida, debido al crecimiento endarterítico del tejido de granulación neo-formado para englobar los cristales. (Véase, sobretodo, la parte superior de la fotografía). Prof. Garfia.A
.jpg) |
| Histopatología Forense Práctica Blog 76.II. Foto 12 Prof. Garfia.A |
Fig.12.- La respuesta tisular inflamatoria a la presencia de cristales de otro origen.Tofo gotoso.Riñón no perteneciente a este caso. Cristales de uratos.
Abundantes células gigantes multinucleadas en los extremos afilados de los cristales aciculares, sobre todo localizadas a las 12 de la esfera del reloj. Prof. Garfia.A
.jpg) |
| Histopatología Forense Práctica Blog 76.II. Foto 13 Prof. Garfia.A |
Fig.13.- La respuesta inflamatoria tisular a la presencia de cristales. Riñón no perteneciente a este caso.Tofo gotoso (asterisco). Cristales de uratos.
Abundantes células gigantes multinucleadas rodeando los extremos de los cristales.(flecha blanca).
SA= seudoamiloide.
Prof. Garfia.A
 |
| Histopatología Forense Práctica Blog 76.II. Foto 14 Prof. Garfia.A |
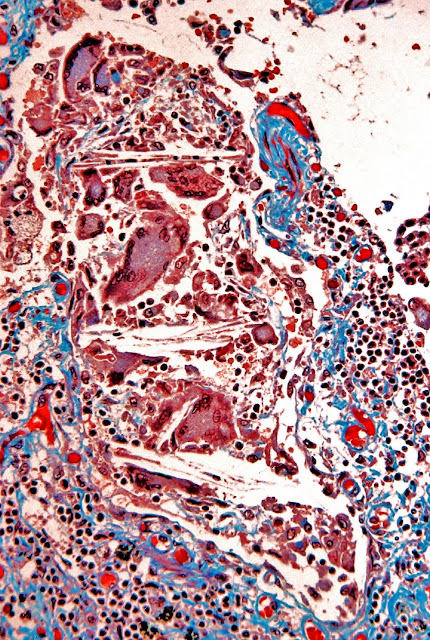
FIG.-14.-La respuesta tisular a la presencia de cristales de colesterol.
Pulmón perteneciente a otro caso.
Granuloma de colesterol en el que se observan numerosísimas células gigantes multinucleadas además de macrófagos y linfocitos.
Tricrómico de Masson.
Prof. Garfia.A
XXXXXXXXXXXXXXXXXXXXXXXX














